Investigadores de la Universidad de Cardiff University han descubierto un nuevo tipo de célula que mata las células T, lo que ofrece esperanza para un tratamiento de “talla universal”. Las terapias con células T para el cáncer es cuando las células del sistema inmunológico son removidas, modificadas y posteriormente regresadas al sistema circulatorio del paciente en donde buscan y destruyen a las células cancerígenas. Este es el último paradigma en el tratamiento del cáncer.
Es el tipo de terapia de más amplio uso, conocida como CAR-T, es personalizada para cada paciente, pero sólo ataca pocos tipos de cáncer y no ha sido exitoso en atacar tumores sólidos, que son la basta mayoría de cánceres.
Los investigadores de Cardiff han descubierto ahora células T equipadas con un nuevo tipo de receptor de células de T (TCR) que reconoce y mata a la mayoría de células cancerígenas en humanos, mientras ignora a las células saludables.
Estos TCR reconoce una molécula que esta presente en la superficie de una amplia variedad de tipos de cáncer así como en otras células normales del cuerpo, sorprendentemente, puede distinguir entre las células saludables y las cancerígenas, matando únicamente estas últimas.
Los investigadores dicen que esto significaría poder ofrecer “oportunidades existentes para todo tipo de cáncer, todo tipo de población” en un tratamiento de inmunoterapia que antes no se pensaba posible.
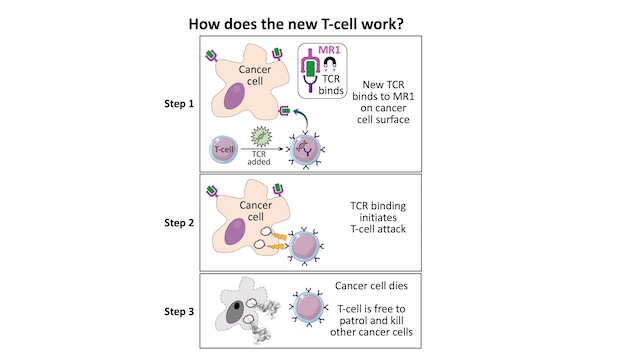
¿Cómo funciona esta nueva TCR?
Las células T convencionales escanean la superficie de otras células buscando anormalidades y eliminando las células cancerígenas, que expresan proteínas anormales, mas ignoran las células que contienen sólo proteínas “normales”.
El sistema de escaneo reconoce pequeñas partes de de las proteínas celulares que están ancladas a la superficie de las moléculas llamadas Antígeno Leucocitario Humano (HLA), permitiéndoles ver a las células lo que ocurre en el interior de las células al escanear su superficie.
El HLA varía ampliamente entre individuos, lo que había evitado anteriormente que los científicos pudiesen crear un único tratamiento con células T que atacara la mayoría de cánceres en todas las personas.
Pero la investigación de Cardiff , publicada recientemente en Nature Immunology, describe un único TCR que puede reconocer varios tipos de cancer mediante una sola molécula similar al HLA llamada MR1.
A diferencia del HLA, el MR1 no varía en la población humana, lo que significa que es un objetivo altamente atractivo para la inmunoterapia.

¿Qué demostraron los investigadores?
Las células T equipadas con este nuevo TCR mostraron, en laboratorio, que podían eliminar las células de cáncer de pulmón, piel, sangre, colon, seno, hueso, próstata, ovario, riñón y cáncer cervical, mientras ignoraban las células saludables.
Para poder probar el potencial terapéutico de estas células en vivo, los investigadores inyectaron células T capaces de reconocer el MR1 en ratones con cancer humano y con sistema inmunológico humano.
Esto mostró “motivantes” resultados en cuanto a la disminución del cáncer, a lo que los investigadores dicen que se lo puede comparar con la terapia CAR-T actualmente aprobada por la NSH en un modelo animal similar.
El grupo de Cardiff pudo mostrar en laboratorio que estas células T modificadas para expresar este nuevo TCR en pacientes con melanoma no sólo podían destruir las células cancerígenas de dichos pacientes, sino también las células cancerígenas de otros pacientes, sin importar el tipo de HLA.
Andrew Sewell, PhD, autor principal de este estudio y experto en células T de la Escuela de Medicina de la Universidad de Cardiff, dijo que era “bastante inusual” encontrar un TCR con una especificidad tan amplia de cánceres y esto aumenta la posibilidad de una terapia “universal” contra el cáncer.
“Esperamos que esta nueva TCR nos pueda dar una nueva vía de objetivo y destrucción para una amplia variedad de cánceres en todos los individuos” dijo Sewell.
“Las terapia basadas en TCR actuales pueden ser usadas en la minoría de los pacientes, con la minoría de cánceres.
Atacar específicamente al cáncer a través de células T restringidas al MR1 es una nueva frontera existente, genera el prospecto de tratamiento contra el cáncer de “talla única”, un único tipo de células T que puede ser capaz de destruir varios tipos de cáncer en toda la población.
“Antes nadies creía que esto sería posible.”
¿Que ocurre después?
Se están planteando experimentos que determinarán el mecanismo molecular preciso por el cual el nuevo TCR distingue entre células sanas y células cancerígenas.
Los investigadores creen que puede funcionar al sentir los cambios en el metabolismo de la célula, lo que causa diferentes intermediarios metabólicos se presenten en la superficie de la célula poe el MR1.
El equipo de Cardiff espera poder probar este nuevo abordaje en pacientes al final de este año después de realizar más pruebas de seguridad.
Sewell dijo que un aspecto vital de estas pruebas de seguridad que están ocurriendo se debe a que quieren asegurarse que estas células T modificadas con el nuevo TRC reconozcan sólo células cancerígenas.
“Hay varios obstáculos que sobrepasar más si estas pruebas son exitosas, entonces espero que este nuevo tratamiento pueda ponerse en uso en pacientes en pocos años”, dijo.
Oliver Ottmann, PhD, Jefe de Hematología en la Universidad de Cardiff, cuyo departamento otorga terapia CAR-T dijo: “Este nuevo tipo de terapia de células T, tiene un potencial enorme de sobrepasar las limitaciones actuales de CAR-T, que ha tenido dificultad de identificar objetivos adecuados y seguros para de un poco de tipos de cáncer.”
Awen Gallimore,PhD, Jefe del Centro de Investigación del Cáncer en Gales, división de infección e inmunidad e inmunología del cáncer de dicha Universidad, expresó: “Si este transformador descubrimiento se mantiene, se convertirá en las bases de una medicina con células T “universal”, disminuyendo los tremendos costos asociados con la identificación, generación y manufactura de células T personalizadas.
Esto es realmente emocionante y potencialmente un gran paso hacia una inmunoterapia contra el cáncer asequible.”
Reimpreso de Cardiff University
(MIRA el video explicatorio a continuación…)
Esparce Optimismo y Esperanza en tu Comunidad al Compartir esta Buena Noticia
– Traducido al español por Aletheia Jurado